Teorie potápění
Přes internet jsem se dostal k téhle práci, která byla neoznačená a nebyla k ní připojena žádná autorizace. Pokud někdo tedy tuto práci pozná a označí za svou, mohu k článku připojit autora, nebo také celý článek vymazat.
DNES 26.9.2019 - VE SVÉ PODSTATĚ PO SEDMI LETECH !! - JSEM DOSTAL INFORMACI , ŽE AUTOREM NÍŽE UVEDENÉ PRÁCE JE JIŘÍ PEHAL A JEDNÁ SE O BAKALÁŘSKOU PRÁCI Z ROKU 2006. TÍMTO DĚKUJI ROMANOVI HŘIBOVI ZA LASKAVOS A UPOZORNĚNÍ A S RADOSTÍ DOPLŇUJI AUTORA ...
Úvod

- kosterní
- svalový
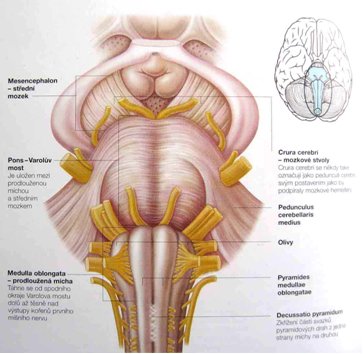
- nervový
- oběhový
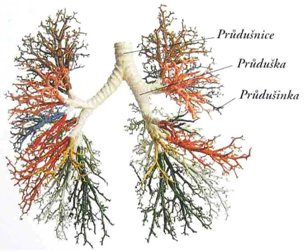
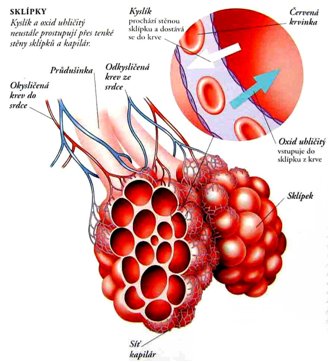
- respirační
- trávicí a vylučovací
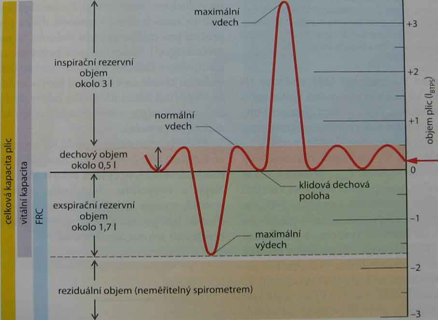
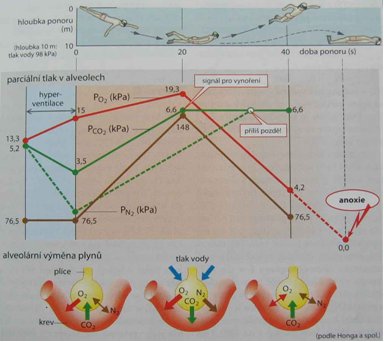
- zástava nebo omezení ventilace plic
- nedostatek O2 v dýchací směsi
- nemoci plic, které zabraňují difúzi kyslíku z plicních sklípků do krve
- stav krve, zabraňující patřičnému přenosu O2 (např. otrava CO, nedostatek červených krvinek)
- poruchy krevního oběhu
- otravy zabraňující buňkám patřičně využívat O2, který dostávají
|
p 02
|
Příznaky
|
|
14 kPa
|
První příznaky (ospalost, neschopnost jasného úsudku, nepřesná koordinace pohybů, rozjaření)
|
|
12 kPa
|
Pocit nepohodlí, rychlé dýchání
|
|
10 kPa
|
Někteří jedinci ztrácejí vědomí
|
|
6 kPa
|
Ztráta vědomí u všech osob. Pod touto úrovní může rychle nastat smrt
|
- nedostatečná ventilace plic
- zvýšená tvorba CO2 při práci (usilovné plavání apod.)
- špatná funkce pohlcovače CO2 u přístroje s uzavřeným nebo polouzavřeným okruhem
- znečištění dýchací směsi CO2
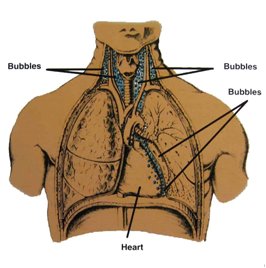
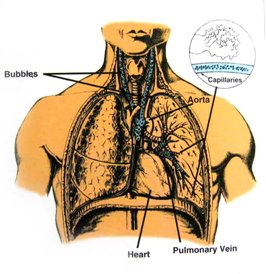
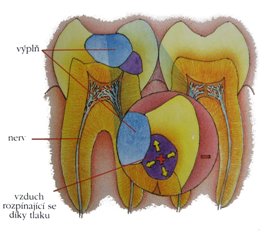
|
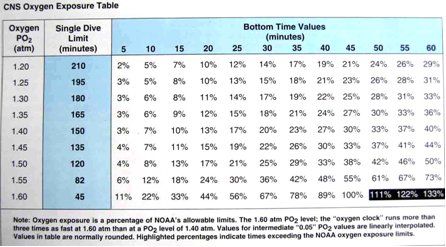
NOAA Osygen Exposure Limits
|
||
|
PO2 (atm)
|
Maximum Single Exposure (minutes)
|
Maximum per 24 hr (minutes)
|
|
1,60
|
45
|
150
|
|
1,55
|
83
|
165
|
|
1,50
|
120
|
180
|
|
1,45
|
135
|
180
|
|
1,40
|
150
|
180
|
|
1,35
|
165
|
195
|
|
1,30
|
180
|
210
|
|
1,25
|
195
|
225
|
|
1,20
|
210
|
240
|
|
1,10
|
240
|
270
|
|
1,00
|
300
|
300
|
|
0,90
|
360
|
360
|
|
0,80
|
450
|
450
|
|
0,70
|
570
|
570
|
|
0,60
|
720
|
720
|
|
Repex oxygen exposure chart for toreable multiple day exposures
|
|||||||||||||||
|
Exposure days
|
1
|
2
|
3
|
4
|
5
|
6
|
7
|
8
|
9
|
10
|
11
|
12
|
13
|
14
|
15-30
|
|
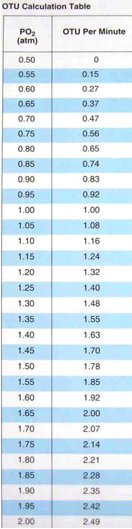
OTU average dose
|
850
|
700
|
620
|
525
|
460
|
420
|
380
|
350
|
330
|
310
|
300
|
300
|
300
|
300
|
300
|
|
OTU total dose
|
850
|
1400
|
1860
|
2100
|
2300
|
2520
|
2660
|
2800
|
2970
|
3100
|
3300
|
3600
|
3900
|
4200
|
As required
|
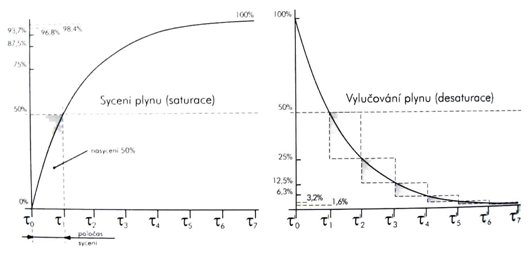
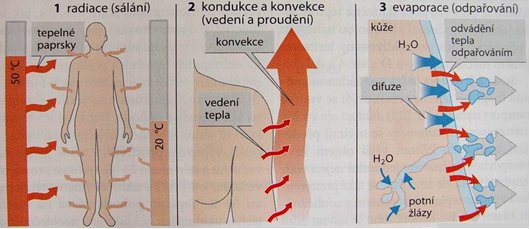
|
teplota tělesného jádra
|
klinický projev hypotermie
|
|
37 °C až 34 °C
|
excitační stadium
|
|
34 °C až 30 °C
|
adynamické stadium
|
|
pod 30 °C
|
paralytické stadium
|
- Shyby na hrazdě
- Shyby na hrazdě ve svisu ležmo
- Kliky (na bradlech, ve vzporu ležmo)
- Leh-sed
- Šplh na laně
- Dřepy
- Výpony na špičkách

- ALTER M. J.: Strečink. Grada Publishing, Praha 1999, ISBN 80-7169-763-X
- Bove, A. A.: Bove and Davis´Diving Medicine. Philadelphia, Saunders-Elsevier, 2004
- Buhlmann, A.A., Vollm, E.B., Nussberger, P.: Tauchmedizin. T. Auflage. Berlin, Springer Vrlg., 2002
- Brubakk, A.O., Neuman, T.S.: Bennett and Elliott´s Physiology and Medicine of Diving, 5th Edit. London, Saunders-Elsevier, 2004
- Citová I., Cita S.: Příručka první pomoci. Perfekt, Bratislava 2003, přeloženo z ang. originálu „First Aid Manual“ ISBN 80-8046-224-0
- Dobeš D.: Přístrojové potápění. CP Books, Brno 2005, ISBN 80-251-0700-0
- Edmonds, C., Lowry, C., Pennefather, J., Walker, R.: Diving and Subaquatic Medicine. London, Arnold-Hodder Headline Group, 2002
- James T. Joiner: National Oceanic and Atmospheric Administration (NOAA) Diving Manual. 4. vyd. United States 2001, ISBN 0-941332-70-5
- KOPECKÝ L.: Posilování pro začátečníky a pokročilé. 2. vydání, Praha: Adonai 2003, ISBN 80-7337-120-0
- KOPŘÍVOVÁ J., KOPŘIVA Z.: Vyrovnávací cvičení. Studio pohybových aktivit, Brno, 1997
- Kukleta M.: Kapitoly z fyziologie potápěče, ÚV Svazarmu, Praha 1980
- Laurie K. Humpal: SSI Stress & Rescue, ISBN 953-70680-0-5
- Mountain A.: Potápění.Svojka a Vašut, Praha 1997, ISBN 80-7180-287-5
- Novomeský F.: Hypotermie trochu jinak, Studený zabiják, Jako život, jako jed…I.,II. Oceán, články z časopisu č. 9, 11, 19, 20, Ústí nad Labem, 2002 - 2005
- Oyhenart J.-M., Mioulane P.: Potápění vášeň a profese. Universum, Praha 2004, ISBN 80-242-1168-8
- Piškula F., Piškula M., Štětina J.: Potápění. Univerzita JEP, Brno 1979
- Silbernagl S., Despopoulos A.: Atlas fyziologie člověka. 6. vydání Grada, Praha 2004, ISBN 80-247-0630-X
- Tucker, W. C.: Diver´s Handbook of Underwater Calculations. Centreville, Cornell Maritime Press, 1980
- Vokurka M., Hugo J.: Praktický slovník medicíny. 6. vydání Maxdorf, Praha 2000, ISBN 80-85912-38-4
- Vrbovský V., Jahns J., Štětina J., Růžička A., Nachtigal M., Hrdina Z. Potápění s přístrojem. Svaz potápěčů České republiky Praha
Teorie potápění
